アトピー性皮膚炎の原因

かゆみを伴う湿疹を繰り返す皮膚炎で、アレルギー体質のある人に発症しやすい病気です。
皮膚表面の角質が荒れてバリア機能が弱くなり、細胞間脂質のセラミドが失われていることから皮膚の吸水能力と保水能力が低く、極度の乾燥肌が特長です。また、表面が荒れていることからアレルゲンが侵入しやすく、その刺激によりかゆみを感じやすく、爪で掻き壊すために更に湿疹の状態が悪くなるという悪循環に陥り慢性化します。
1才までに65%が発症し、5才までに90%が発症すると言われ、通常では6ヶ月以上症状が継続する場合慢性と診断されます。(乳児の場合は2ヶ月以上)
また、乳児の場合は、乳児湿疹と混同されることがありますが、日本皮膚科学会による「アトピー性皮膚炎診療ガイドライン2016年版」では、下記を基準として診断されています
● かゆみがある
● 湿疹
● 赤ちゃんの発疹は、頭、顔にはじまって、体幹や四肢に下降してくる
● 乳児期では2ヶ月以上、その他では6ヶ月以上湿疹が続いている
● アトピー性皮膚炎の症状
アトピー性皮膚炎で一番辛いのは皮膚のかゆみで、夜も眠れず落ち着きません。また酷い乾燥肌で刺激を感じやすく、これもかゆみを感じる原因となっています。このかゆみがアトピー性皮膚炎の一番大きな苦しみでOQLを下げる原因になると同時に、掻き壊しによる湿疹の悪化と慢性化に繋がっています。
● 湿疹の状態と変化~湿疹三角
アトピー性皮膚炎は、急に悪くなったり、良くなったりする病気ではなく、変化を繰り返して慢性化、もしくは治癒します。湿疹の変化の過程を示したものが湿疹三角形で、どのように変化をしていくのか、その過程を知っておくことで、症状の進行度合いが理解でき、アトピー性皮膚炎の治療の助けになります。
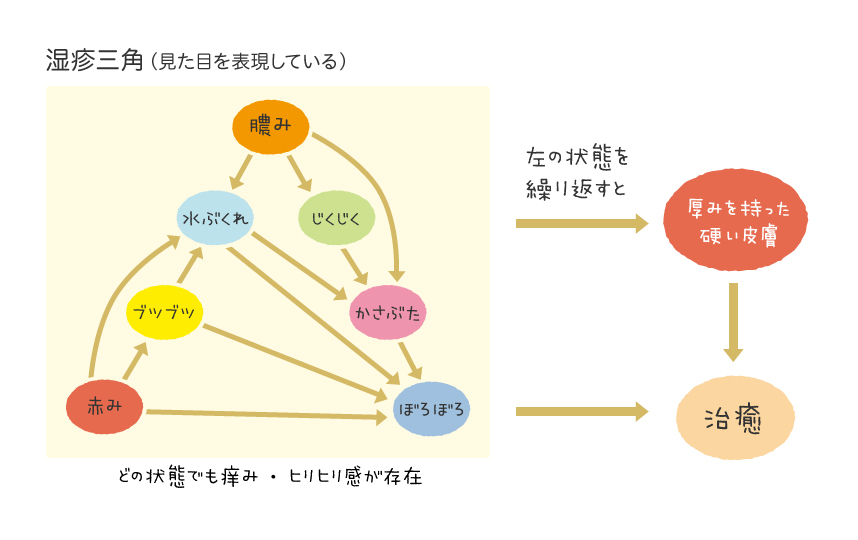
| 紅斑(こうはん) | 炎症により毛細血管が拡張し赤くなった状態 |
|---|---|
| 丘疹(きゅうしん) | 蕁麻疹のように皮膚がふくらんだ状態 |
| 小水泡(しょうすいほう) | 浸出液が増えて水泡となった状態 |
| 膿疱(のうほう) | 炎症を起こし膿んだ状態 |
| 湿潤(びらん) | 水疱や膿疱が破けた状態 |
| 痂皮(かひ) | 皮膚表面に出た滲出液が固まった状態 |
| 落屑(らくせつ) | 炎症の部位の表面が剥がれる状態 |
| 苔癬化(たいせんか) | 皮膚の炎症が長く続いて、ごわごわと厚く硬くなった状態。 アトピーの症状としては、慢性的で強いもの。 |
| 色素沈着(しきそちんちゃく) | 急性湿疹を繰り返して皮膚が黒ずんだ状態 |
● アトピー性皮膚炎の原因
アトピー性皮膚炎の原因として、「体質的な要因」と「環境的な要因」があり、その二つの要因が重なった時に、アトピー皮膚炎の症状があらわれると考えられます。また、また、そのときの体調などによっても、症状が出る時と出ない時があり異なりますが、これはアトピー性皮膚炎が、いくつもの要因が重なって発症する「多因子性の病気」であるためです。
| 体質に関する要因 | ・アトピー要因 ・皮膚のバリア機能低下 |
|---|---|
| 環境に関する要因 | ・アレルゲン(アレルギー症状の原因となる物質) 食物、ダニ、ほこり、カビ、花粉、動物の毛やフケなど・アレルゲン以外の刺激 汗、衣類に夜摩擦、乾燥、ひっかき傷、「洗剤」などの日用品、化粧品など・その他 寝不足、過労、ストレスなど |
● アトピー性皮膚炎の治療方法
アトピー性皮膚炎は遺伝的要因に加えて、体質や環境など様々な内的、外的要因を持った皮膚病のため、今のところ完治するための治療方法はありません。そのため、症状を軽減するための対症療法が原則となり、治療の目標は、かゆみや湿疹などの症状が治まり、その状態を薬(外用薬)を使わなくても、保湿剤のみで維持(コントロール)できることになります。
- 1
- ADでは正常に見えてもドライスキンが存在する
保湿はきれいになってもずっと続ける
- 2
- かゆみや皮膚が硬くゴワゴワ触れる
炎症細胞がたくさん
↓
炎症を抑えよう
↓
保湿したあと重ねてステロイド・プロトピックをおよそ2週間連続して塗る
- 3
- 2週間ほど塗ると大分収まってくるが、一部に赤みやゴワゴワが残る
保湿は広く全体に、残った赤みやゴワゴワにステロイドやプロトピックの外用薬を塗る
- 4
- 治療で赤みやかゆみがとれ、皮膚がやわらかくなった
ステロイド・プロトピックを休み保湿のみにする
- 5
- 再び赤くゴワゴワになりかゆくなった
保湿外用薬には一旦悪化した皮膚炎を抑える力はない
↓
赤くなったところ・ゴワゴワ硬いところ・かゆいところにステロイド・プロトピックを再開。もちろん保湿は続けて
- 6
- 繰り返し治療していくとだんだん使用するステロイド・プロトピックが減ってくる
安心
↓
もう一度、一時期皮膚炎がおさまっても、皮膚炎を起こしやすい体質そのものはなかなか変わらない
↓
皮膚炎が悪化したら保湿外用薬だけに頼らず、迷わずステロイドまたはプロトピック外用薬をぬりましょう。
● アトピー性皮膚炎の治療薬
現在のアトピー性皮膚炎治療のガイドラインは、主にステロイド外用薬と保湿剤を用いたものになり、症状や部位によって薬の強さを変えて処方し、症状が軽くになるに従って弱いステロイド薬に変更したり、塗る量を少なくするなどして徐々にステロイド薬を減らし最終的には保湿剤のみを使用して皮膚の状態を維持コントロールします。
ステロイド外用薬についてステロイドとは副腎皮質という臓器で作られるホルモンで、抗炎症作用と免疫抑制作用があります。ステロイド外用薬は、これを人工的に作ったものでアトピー性皮膚炎の外用薬以外にも、注射や内服薬、吸入薬、点鼻薬、点眼薬など様々な薬に使われています。効き目の強さによって5段階のレベルに分かれており、症状が出ている部位のステロイド吸収率を考慮して処方されます。
● ステロイドのレベル
| ストロンゲスト | 0.05% | クロベタゾールプロピオン酸エステル(デルモベート®) |
|---|---|---|
| 0.05% | ジフロラゾン酢酸エステル(ジフラール®、ダイアコート®) | |
| ベリーストロング | 0.1% | モメタゾンフランカルボン酸エステル(フルメタ®) |
| 0.05% | 酢酸プロピオン酸ベタメタゾン(アンテベート®) | |
| 0.05% | フルオシノニド(トプシム®) | |
| 0.05% | ベタメタゾンプロピオン酸エステル(リンデロン-DP®) | |
| 0.05% | ジフルプレドナート(マイザー®) | |
| 0.1% | アムシノニド(ビズダーム®) | |
| 0.1% | 吉草酸ジフルコルトロン(テクスメテン®、ネリゾナ®) | |
| 0.1% | 酪酸プロピオン酸ヒドロコルチゾン(パンデル®) | |
| ミディアム | 0.3% | 吉草酸プレドニゾロン(リドメックス®) |
| 0.1% | トリアムシノロンアセトニド(レダコート®、ケナコルトA®) | |
| 0.1% | アルクロメタゾンプロピオン酸エステル(アルメタ®) | |
| 0.05% | クロベタゾン酪酸エステル(キンダベート®) | |
| 0.1% | ヒドロコルチゾン酪酸エステル(ロコイド®) | |
| 0.1% | デキサメタゾン(グリメサゾン®、オイラゾン®) | |
| ウィーク | 0.5% | プレドニゾロン(プレドニゾロン®) |
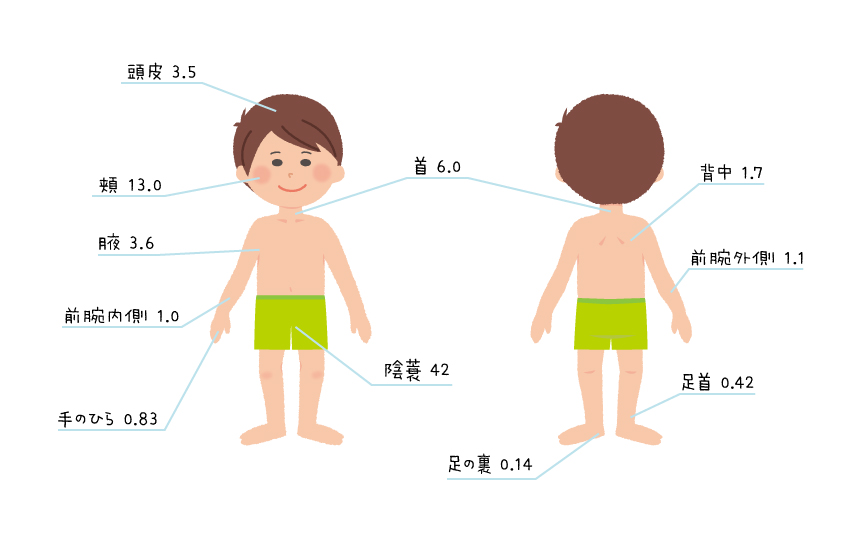
● ステロイドの吸収率
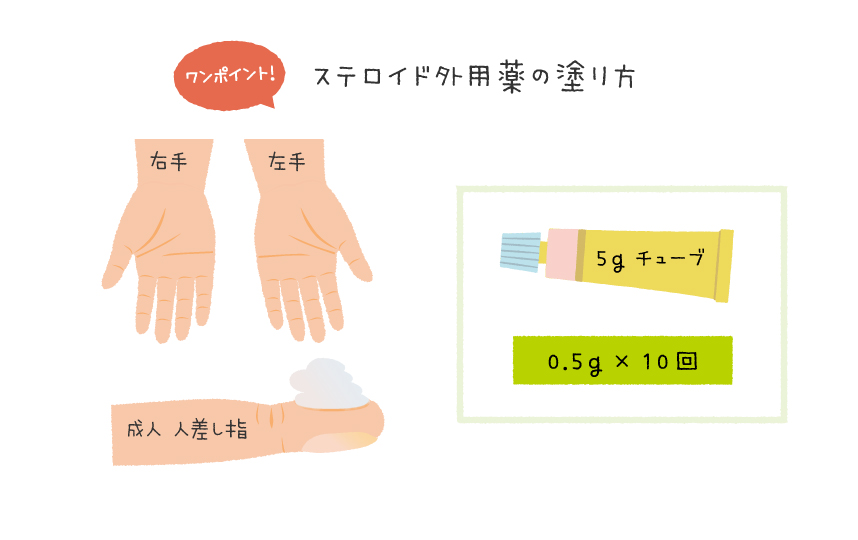
● ステロイド外用薬の使い方
FTU(フィンガーチップユニット)という使い方が推奨されています。これは、外用薬の使用量と塗る面積の目安を定めたもので、軟膏の場合であれば、大人の人差し指の第1関節に乗る量(0.5g/約1cm)が1FTUで、それを大人の手のひら2枚分くらいの面積に塗る方法です(体表面積の約2%に相当)。ローションの場合は、1円玉大が1FTUとなります。
● ステロイド外用薬の副作用
・皮膚萎縮(皮膚が薄くなること)
・毛細血管拡張(血管が網の目状に見える)
・多毛
・ステロイドざ瘡(ニキビ)
・ステロイド潮紅
・細菌・真菌・ウィルスによる皮膚感染症
・アレルギー性接触皮膚炎
顔の湿疹に対してはステロイド外用薬のミディアムクラス以上の有用性が認められており、副作用としてほてりなどの刺激の副作用がありますが、症状の改善に伴い刺激は薄らいでいきます。主に顔や首などの皮膚が薄くステロイドの吸収率が高い部位に処方されることが多いのが特徴です。
● アトピー性皮膚炎の重症度の診断
アトピー性皮膚炎の治療では、ステロイド外用薬(塗り薬)が中心となりますが、効き目の強さよって弱いものから強いものまで5段階のレベルに分かれています。そのため、アトピー性皮膚炎は症状を見て重症度を診断し、それに合った薬が処方されます。また、体の部位によってステロイドの吸収度が異なるため、同じ症状でも塗る場所によってレベルの異なる薬が処方されます。
アトピー性皮膚炎の重症度の外用薬処方の診断基準
皮膚症状の重症度と選択される外用薬(日本皮膚科学会ガイドラインより)
| 皮疹の重症度 | 外用薬の選択 | |
|---|---|---|
| 軽徴 | 炎症症状に乏しい乾燥症状主体 | ステロイドを含まない外用薬(保湿剤など) |
| 軽症 | 乾燥および軽度の紅斑、鱗屑などを主体 | ミディアム以下のステロイド外用薬 |
| 中等症 | 中等症までの紅斑、鱗屑、少数の丘疹、掻爬痕を主体 | ストロングないしミディアムクラスのステロイド外用薬 |
| 重症 | 高度の腫脹/浮腫/浸潤ないし苔癬化を伴う紅斑、丘疹の多発、高度の鱗屑、痂皮の付着、小水疱、びらん、多数の掻破痕、痒疹結節などを主体 | 必要かつ十分な効果のあるベリーストロングないしストロングクラスの外用薬。 痒疹結節でステロイドの効果が得られない場合はその部位に限定してストロンゲストの使用もある。 |
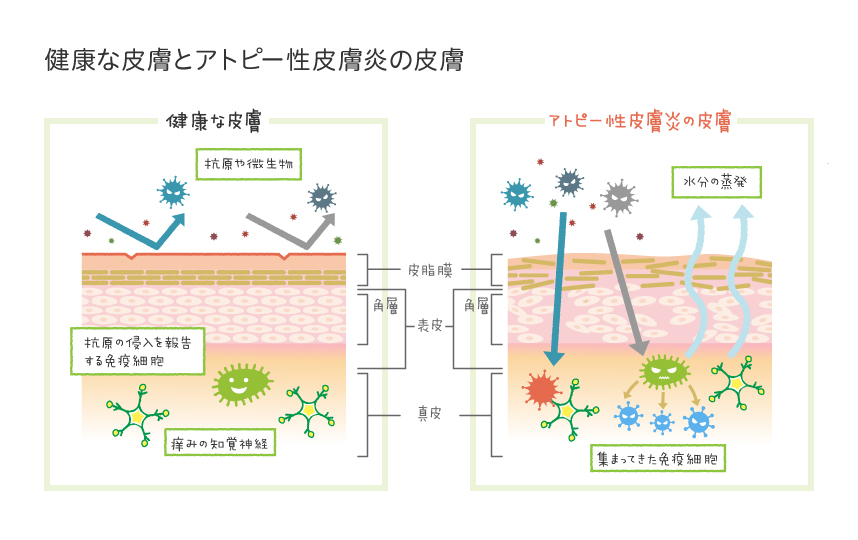
皮膚は、一番表面にある角質層の中の皮脂膜、天然保湿因子、角質細胞間脂質などにより、体の外からの異物の侵入を防ぐとともに、水分の蒸散を防いでいます。これをバリア機能と呼び、アトピー性皮膚炎では、この機能が弱まっているために湿疹、かゆみ、皮膚の乾燥が発生します。そして、それらが影響し合ってかゆみが増幅します。
アトピー性皮膚炎の皮膚の特徴とそれによる肌への影響は下記のようになっています。
| 皮膚の状態 | 影響 | 症状 |
|---|---|---|
| 皮膚表面の角質層が荒れている | バリア機能低下が低下してアレルゲンや細菌などが皮膚内部に侵入しやすくなる | 免疫細胞が働いてヒスタミンを過剰に放出しかゆみを感じる |
| 知覚神経が皮膚表面にまで伸びて刺激を感じやすくなりかゆみを感じる | ||
| 細胞間物質(セラミド)が失われている | 水分が蒸散しやすく、水分を蓄えることができない | 皮膚の乾燥が進み痒みを感じやすくなる |
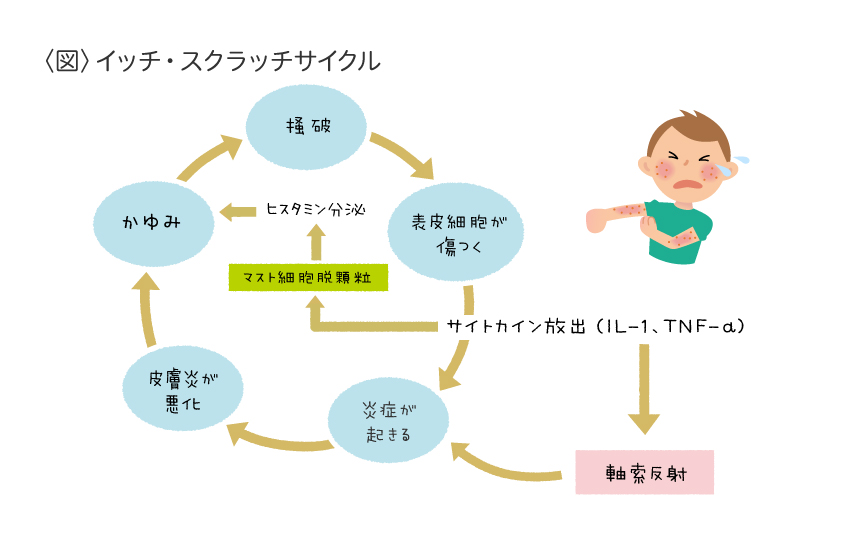
アトピー性皮膚炎の悪化の原因となっているのはかゆみによる掻き壊しで、掻くと余計にかゆみを感じさらに掻き壊して症状が次第に悪化しきます。このかゆみを感じるのサイクルを「イッチ・スクラッチサイクル」と呼び、悪循環の仕組みを図式化したものです。
アトピー性皮膚炎の治療における最終目標は、かゆみや湿疹などの症状が治まり、その状態を薬(外用薬)を使わなくても、保湿剤のみで維持(コントロール)できることです。
症状を改善するためには、かゆみをコントロールして「イッチ・スクラッチサイクル」を断ち切ること、また、良い状態を維持継続するためには、アレルゲンを減らし、食生活や睡眠などの生活習慣を見直し、保湿をしっかり行うことが重要です。


